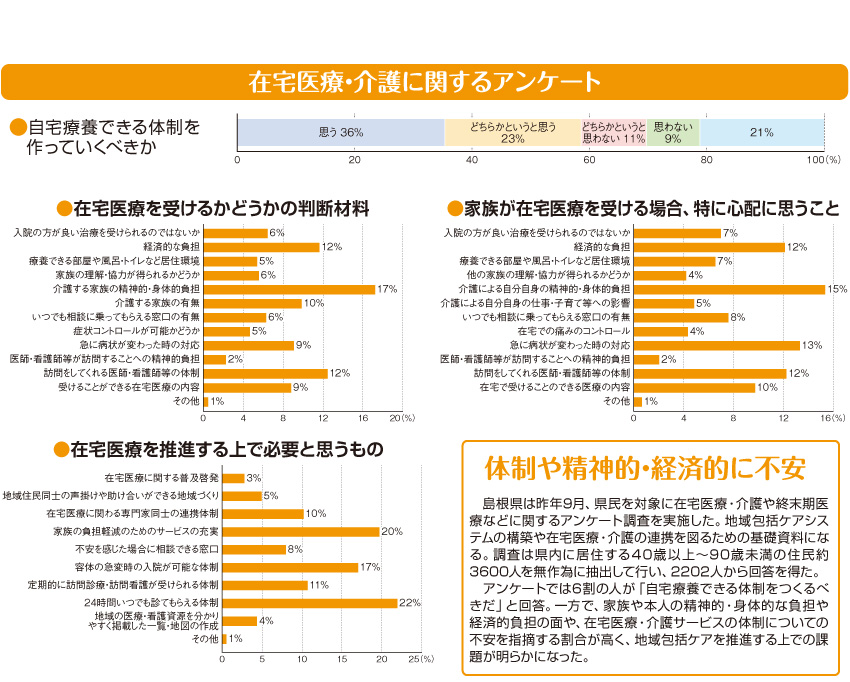
島根県の先駆的な取り組み
大田医療圏の中核医療機関・大田市立病院(大田市大田町)は一般病棟の機能を一部変更し、52床を2014年10月から「地域包括ケア病棟」に転換した。
急性期治療を終えた患者の在宅復帰に向け、治療や退院支援を行う同病棟。同病院の病棟機能の変更は、団塊の世代が75歳以上になる25年を見据え、国が地域包括ケアシステムの構築を推奨していることを踏まえた措置で、「地域に根ざした病院としては持たないといけない」(同病院)と同病棟の導入が決まった。
大田市立病院の同病棟では経験豊富な専従のリハビリ療法士1人や医療ソーシャルワーカー1人を配置。看護師や看護助手などを含めて計約30人の医療スタッフで編成されている。
医療スタッフが家族の意向に基づいて作る「在宅復帰計画」に沿って、患者や家族が関係者とともに退院の準備を進める。また、ケアマネジャーも加わり、患者の家での生活をイメージしながら在宅復帰後の必要な支援につなげていく。同病棟の導入で「在宅復帰するまでの準備期間が持ちやすくなる」(医療関係者)という。
1月中旬に心不全で同病院の一般病棟に入院した女性患者(100)は10日間程度の治療の後、地域包括ケア病棟に移った。
リハビリなどを受けた女性患者は回復し、2月中旬に退院した。退院後、市内のかかりつけ医のサポートを受けて自宅に戻る。女性患者の長男の妻(78)=大田市内在住=は「時間をかけて今後のことを相談できた。自宅に戻った後はデイサービスなどの利用を考えていきたい」と安堵の表情で語った。
同病院の西尾祐二院長(58)は「在宅復帰を支援するのは病院の使命。地域包括ケア病棟を有効に活用していく」と述べた
患者を守る機能分担

「なにかいつもと様子が違う」─。2013年春、ほしの内科・胃腸科クリニック(松江市西津田5丁目)の星野潮院長は、月に1度の診察に訪れた80代の女性に違和感を覚えた。顔色が優れず、血圧は上が110、下が60。一般的には正常範囲の血圧でも、女性にとっては低い数値。念のため心電図検査をしたところ、心筋こ梗う塞そくを起こしているとわかり、すぐに病院へ紹介。入院した女性は一命を取り留めた。
翌春には、高熱とのどの痛みで来院した50代の男性が夕方になって、痛みと熱が引かないことを電話で伝えてきた。男性は日ごろから我慢強く、めったに不調や痛みを主張しないだけに、星野院長は「ただごとではない」と病院へ紹介。男性はすぐに入院し、腫れたのどと扁桃腺にたまった膿を抜く処置を受けた。
両患者とも慢性疾患があり、定期的に同クリニックに通院していた。「普段の様子を知らなければ、見逃していた」と星野院長は胸をなで下ろす。このように、地域のかかりつけ医には、患者と医療を適切につなぐ「コーディネーター」としての役割が期待される。
病院と診療所あるいは病院間の役割分担の促進は、地域医療を守る上で欠かせない。普段の診察や相談をかかりつけ医が担い、患者の容体に応じ病院へとつなぐ連携もその一例だ。緊急性がないにもかかわらず、「平日は仕事が休めない」「待ち時間が少なくて済む」といった自己都合で休日夜間の救急外来を利用する「コンビニ受診」が集中すれば、救急医療の現場がパンクすることにもつながりかねない。
実際、松江市内で唯一救命救急センターを持つ松江赤十字病院(同市母衣町)で、本来重症患者を扱うセンターに軽症患者が集中。医師の疲労がピークに達し、13年6月に専従医が不在になった。12年の松江赤十字病院を含む市内の救急外来(松江市立病院、松江生協病院)の受診者数は5万人。市民の4人に1人が利用している計算になり、さらにうち8割が軽症の患者だった。
13年に島根県医師会が松江市内の病院勤務医や開業医、市民らを対象に行ったアンケートでは、そうした松江圏域の医療の危機的な状況を、市民の約3割が「知らない」と回答していた。同医師会の小村明弘会長は「地域医療には、医療体制の充実だけでなく、住民の関心や熱意、協力が不可欠」と、両輪の必要性を強調。その上で「複数のかかりつけ医が連携し、退院や、在宅での看み取とりまで幅広くかかわる必要がある」と話す。
かかりつけ医だけでなく、松江記念病院内(松江市上乃木3丁目)に13年度末に開設された休日診療室も医療機関の機能分担に一役買っている。市の協力依頼を受けた市医師会の会員が診療に当たって軽症患者の受け皿となり、2次、3次救急医療機関の負担軽減への効果が出始めている。
島根県医療政策課の立石正計課長は「住民の皆さんが普段からかかりつけ医の先生に相談し、アドバイスを受けたり医療機関を紹介してもらうことで、各機関が役割に応じた機能を発揮できる」と期待を寄せる。
24時間対応で在宅患者を見守る

松江市国民健康保険来待診療所(同市宍道町)の山田顕士院長(48)は、週4回、午前と午後の診察の間に訪問診療に出かける。看護師と2人、聴診器や血圧計など必要最小限の道具を持ち、軽自動車で急な坂道を上り下りして患者宅を回る。
この日は同町内の山田勝子さん(95)を訪ねた。勝子さんは脳こうそくの後遺症で寝たきりの生活に。山田院長は看護師と手分けして体温などを計り、娘の容子さん(62)から近況を聞く。穏やかな表情で横になる勝子さんにも声を掛け、こわばりがちな手の指をゆっくり開いて傷の有無などを調べた。
2時間で4、5軒を回るため、1軒あたりの滞在時間は10〜15分。診察しながら家族の相談に乗り、用意した薬も渡す。宍道町内を中心に二十数人の在宅患者がおり、介護施設も回る。2週間から1カ月ごとの訪問が多いが、症状によっては毎日通うことも。
急な発熱などで、深夜に電話を受け、駆けつけることもある。必要に応じて診療所へ運んだり、総合病院へ連絡し、入院などの処置を取ったり。
在宅医療では、かかりつけ医が24時間の対応を迫られる。山田院長は、「体力勝負で大変です。もう少し医師の負担を減らす方法があれば」と話すが、訪問診療は昔から続けており、「特別ではなく普通のこと」。さらに「宍道町ぐらいの人口の方が、在宅医療はやりやすい」と感じている。「地域を見る目」がしっかりしていて、住民が互いにある程度の暮らしぶりを知っているからだ。普段から声を掛け合ったり、高齢者に気を配ったりといった地域の力が、在宅医療の大きな味方になる。